|
骨髓性血液惡性腫瘤-骨髓化生不良症候群 |
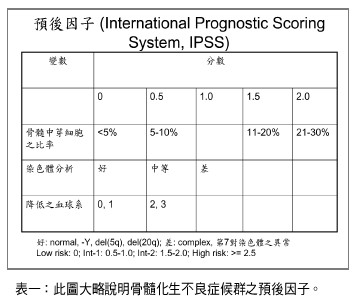
骨髓化生不良症候群是一種骨髓病變,有不正常之血液細胞的分化與成熟,臨床上造成各種程度之血液功能不足,並且有演變成急性骨髓性白血病之可能性,此病另有別名如前白血病(pre- leukemia),亞急性白血病(sub-acute leukemia),在美國每年約有5000名新病患,多發生於老年人、年齡中位數約60-70歲。不同於急性骨髓性白血病,骨髓化生不良症候群之進展通常較為緩慢,其症狀亦不外乎來自各種成熟血球之受到抑制,如貧血,中性白血球及血小板太低,但這些血球之不足乃源於本身造血幹細胞之分化及成熟有問題,通常病人之骨髓中的血液細胞數不少,但卻無法製造有完整功能之各式血球以供病人使用。因此,此種病之骨髓有「低效率」的造血。型態上也有些異常,在巨核細胞方面,病人的細胞偏小,或是核之分葉不足,而白血球及紅血球方面常有細胞質及細胞核成熟度不相吻合的情況。 病因: 可為原發性或是繼發性,例如病人經放射線性照射,毒素接觸或化學治療,有較高之機會會得此種病。有些人可能有自體免疫的問題,產生類似再生不良性貧血之情況,有些病人可能是骨髓微環境(microenvironment)有問題,例如血管增生,或不正常之骨髓支持細胞與造血細胞間交互作用。在基因方面,此病常併有基因之不正常甲基化,使一些促進細胞分化與成熟之基因無法正常表達。 分類: 分類有FAB及WHO分類,兩種大同小異,WHO乃依據骨髓中芽細胞之比率多少,環狀含鐵顆粒之有核紅血球(ring sideroblast)之數目,化生不良的血球系列數目及染色體有無第五對長臂之缺失。 診斷: 典型的骨髓化生不良症候群患者是老人家(65歲以上),有原因不明之貧血,或白血球下降或血小板下降,確定方法是骨髓檢查,以觀察血球型態,並加上鐵質染色以查出是否有環狀含鐵顆粒之有核紅血球之存在,並配合染色體之分析。此種病之染色體變化多是大段染色體之缺失或增加,少有平衡性的染色體轉移,這點與原發性之急性骨髓性白血病不同。 預後因子: 此種病之預後取決於骨髓中芽細胞之比率,染色體變化及降低之血球系列之多寡(如表一),以此三項變數之分數相加,即可得到病人之積分,稱之為國際預後評估系統(International Prognostic Scoring System,IPSS),不同預後群有不同之存活期,分數愈高者,存活期愈短且愈快轉變成急性骨髓性白血病。 預後因子 (International Prognostic Scoring System, IPSS)
治療: 在治療骨髓化生不良症候群時會面臨一些挑戰,一來病人多是老年人,本身之體力及身體一般狀況就較差,二來疾病本身之成因及臨床表現比較複雜,使得治療上之標的比較模糊,因此治療方式尚未有共識。 治療之首要目標是延長病人之生命並改善其生活品質及減少併發症。大別而言,治療之方式分為三大類: (1)支持治療方式(supportive care): 對於貧血,我們輸注紅血球,使血紅素能維持在至少8-9g/dL,另可用紅血球生長激素。目前有長效型之劑型(darbepoietin),只要一週施打一次即可,十分方便。但一般這類病人體內之紅血球生長激素已經偏高,所以大部分病人對施打之紅血球生長激素效果不佳,但若經濟情況許可,這是一項副作用少的、值得一試的辦法。對於中性球低下的病人,在嚴重感染時可以施打顆粒白血球生長激素(G-CSF),但其臨床效益並未確定。慢性施打G-CSF不但十分麻煩(一天一次),且對病人之感染率及存活沒有明顯幫助,目前並不建議。若病人血小板太低,可以根據出血狀況給予血小板輸注,目前並未有安全的血小板生長激素可以使用。由於大多數病人有貧血的問題,常須仰賴輸血,每兩單位(約500cc全血)即含有至少200mg的鐵質,一般人全身鐵質也不過2-3g,一旦輸入身體沒有適當管道排出那些鐵,長期下來,病人都有鐵質沉積的問題,會導致器官功能衰敗,為了防止這問題,病人必須接受鐵質排出的治療。目前常用的藥物是deferoxamine,但是此葯口服無效,必須注射,而且半生期極短,必須以持續皮下注射的方式才有良好之排鐵效果。病人通常每週五天,利用晚上睡覺時間以機器慢慢由肚皮輸注。由於十分不便,病人十分困擾,因此用藥之服從性很低。最近由Novartis公司研發的一種新型口服排鐵劑deferosirox(exjade),以每天一次的方式約20-30mg/kg的劑量泡在水或果汁中服用,效果不比deferoxamine差,即將在台灣上市,病人有可能不必再忍受長期針扎的痛苦。 (2) 稍微積極之治療方式: 包括男性荷爾蒙danazole,約有20%反應率,可提高血紅素及血小板,但須注意肝臟毒性,另有人會使用類因醇,但因本身之副作用及免疫抑制之可能性,使用時必須十分小心。目前有人會使用抗淋巴球蛋白(ATG),此種療法對骨髓較空之病人,或併有自體免疫症狀者較有效,約有40%之反應率,但也有免疫抑制之副作用。針對骨髓微環境之治療方面,有Thalidomide(塞德)可以嘗試,但此藥會致畸胎,服用者不管男女均須避孕,效果僅約20%,而且此葯本身之副作用大,少有病人能忍受標準劑量。Thalidomide之另一衍生物lenalidomide效果不僅較好,副作用也大幅降低。特別是對輕度疾病者及染色體有第5對長臂缺失者更有效。三氧化二砷也被用來治療骨髓化生不良症候群,但鑑於有限之反應率(約僅20%有血液數據之改善)及可能危險之肝及心臟毒性,使用時必須十分小心。使用低劑量cytarabine (low-dore cyrarabine)予以化療是另一種選擇,以前認為此種療法可以促進細胞分化,惟近年來認為效果仍是基於化療之細胞毒性而來,但因此法副作用極低,是種不錯之考量。新近有用azacitidine以解除不正常之甲基化,活化被抑制之調控分化之基因,約有一半左右之病人有血液相之改善,並可延長存活期,改善生活品質及降低轉化成白血病之機會,副作用較低,是老年病人可以選擇之方法,惟目前價格昂貴,每月一期之治療約須新台幣15萬,有效者平均至少須3個療程的治療,而且可能須長期用藥以維持療效,對經濟上是ㄧ大負擔。 (3) 強度之積極治療方式: 包括一般劑量之化療,這顯然不適用年老之病人,因為無效且副作用極大,但對於高危險之年輕人是可以選擇的方式之一。 |