|
泌尿道腫瘤(腎細胞癌、膀胱癌):免疫治療的先鋒 |
專家諮詢/林口長庚醫院腫瘤科主任暨免疫腫瘤學卓越中心主任 張文震 文字整理/ 李佳欣
「容易復發、治療選項稀少的腎臟癌、膀胱癌,在新型免疫治療出現後,也開始有了新的突破。」 談到免疫治療,其實治療泌尿道癌症的醫師應該算是先鋒之一,因為我們很早就開始採用免疫治療的觀念來對付泌尿道腫瘤。當時大家還不知道免疫系統有「踩煞車」的機制,只是想盡辦法增強免疫系統對癌細胞的攻擊能力。
如果病患體能狀況不錯,就會利用介白素(IL-2)或干擾素(IFN-a)、卡介苗(BCG)等藥物來活化病患身體內的免疫細胞。 但這種「傳統式的免疫治療」對病人來說效果依然很有限,且幾乎每個病人治療後都會出現嚴重的副作用,無一倖免。很多病人在過程中都非常難受,有的甚至產生憂鬱症。 而隨著免疫機制運作被研究得更透徹,「新型的免疫治療」鬆開了免疫細胞鎖鏈的鑰匙。免疫檢查點抑制劑的使用,也為泌尿道腫瘤的免疫治療開啟了一條更寬廣的道路。 身為腫瘤科的醫師,對比今昔,實在感觸良多。三、四年前我們還在好奇:「免疫治療可以治療哪些癌症?」但時至今日,我們反而好奇:「有什麼癌症是免疫治療無法對付的?」 當然,腎細胞癌與膀胱癌絕對不在這個答案中。
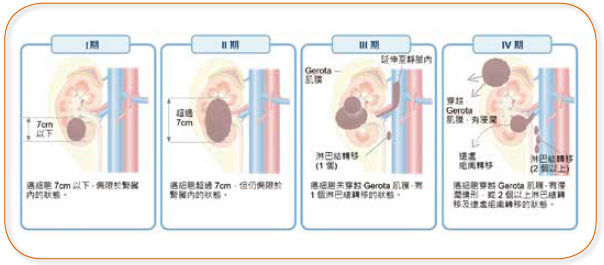
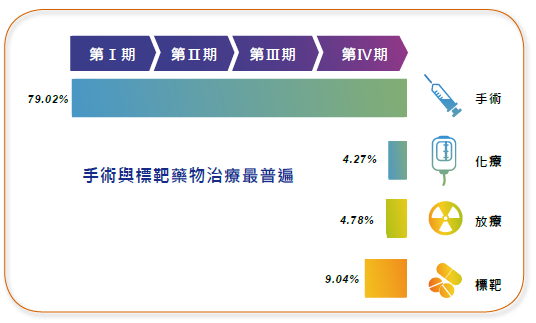
雖能早期發現,但一半病人會面臨復發、轉移 根據全球統計,腎臟癌病人中將近八成都是腎細胞癌。其成因複雜,主要被認為跟馬兜鈴酸有關,其他因素還包括遺傳、吸煙、肥胖、高血壓等。 也有研究發現,一些特殊藥物與高蛋白飲食也較容易引發腎細胞癌。(說明1) 依據癌細胞擴散、轉移的情形,一般可將腎細胞癌分為四期(圖3-4),它跟肝癌十分類似,早期症狀不太明顯(說明2),在過去電腦斷層技術尚不普及時,病患多半在第三或第四期才被診斷出來。而近年隨檢驗技術進步,國人腎細胞癌的發現時機逐漸提前,已有將近六成的病患都可在早期被發現。 腎細胞癌早期的標準治療就是手術,且隨著冷凍治療、達文西手臂技術的出現,大部分的腫瘤也幾乎都能被處理得乾淨。但即便透過手術治療,仍然有將近百分之二十至三十的患者會在三年內復發。因此整體來說,還是有約一半的患者會成為晚期的腎細胞癌患者。 但現有腎細胞癌晚期的治療方式並不太滿意。晚期治療以手術與標靶治療為主(說明3)(圖 3-5)。但手術適用對象很有限【註1】,僅能針對「單一部位轉移」的患者。至於標靶治療則主要「VEGF(血管內皮生長因子)」以及「mTOR(哺乳動物雷帕黴素靶蛋白)」兩種癌細胞特別活化的訊息傳遞路徑,雖能讓腫瘤部分縮小,但也僅能延長無惡化存活期,較難增加整體存活期。
圖3-4 腎癌細胞可分為四期。腎細胞癌的轉移,又以肺部、骨骼、遠端淋巴結或肝臟等位置居多。
圖3-5 腎細胞癌治療方式,以手術、標靶為主
免疫治療,提高晚期腎細胞癌五年存活率 「新型的免疫治療」出現後,治療晚期腎細胞癌可以說是多了一項武器。一項進入二期的長期追蹤試驗發現,新型免疫治療可將晚期腎細胞癌患者的五年存活率從百分之十提高到約百分之三十。另一項第三期的臨床試驗則發現,比起標靶治療,接受新型免疫治療(Nivolumab)的患者在整體存活期上可延長將近六個月(前者為十九點七個月,後者為二十六個月)。 從腫瘤縮減的情況與病人的生活品質來看,免疫治療(Nivolumab)的效果也比標靶治療來得更好,腫瘤消失或消失超過三成以上的比例將近百分之二十六,是標靶治療的五倍。若病人一開始就合併使用免疫治療與標靶治療,還可以將比例提升至百分之七十三。【註2】 現在,也有一些研究開始將免疫檢查點抑制劑作為胃癌晚期的第一線治療。結果發現,針對預後較差或中等情況的腎細胞癌病患,免疫治療確實可為病患帶來比較長的存活期,腫瘤的縮小程度也比較大。不過,對於預後較好的腎細胞癌病患,目前看來還是標靶治療的效果比較好。 而去年四月開始, 衛福部也已經核可將免疫檢查點抑制劑的藥物(Nivolumab),使用在經「抗血管新生療法」治療後的晚期腎細胞癌病患上。
膀胱癌治療的發展,不再像是一片荒漠 在泌尿道的腫瘤中,另一個受益於免疫治療的癌症則是膀胱癌。 膀胱癌是屬於尿路上皮癌的一種,患者多為六十歲以上的男性。膀胱癌的治療自含鉑的化療藥物問世一直到二○一二年,美國FDA都沒有再核准過任何治療膀胱癌的新藥,相較其他癌症,膀胱癌的治療可說停滯了將近二十年之久,我們幾乎可用「一片沙漠」來形容它的治療進展。 新型的免疫治療藥物出現後,我們當然也趕緊嘗試用它來治療膀胱癌的病患,令人慶幸的是,目前的結果終於為病患帶來一絲曙光。 在一項已進入第二期的臨床試驗中可看到,新型免疫治療將標準化療失敗後的晚期膀胱癌患者一年存活率從不到百分之十提高至百分之三十七。而過去化療、標靶藥物雖短期可見到腫瘤縮小,但幾個月後通常都會再度惡化。但在免疫治療的情況中,有百分之七十七的病患的治療效果可以長時間維持,病患的生活品質也比較好。 雖然這些成果離「根治膀胱癌」還有一段距離,但走到這步對我們來說已算是一個大躍進。尤其透過免疫治療大幅降低了患者手術的範圍,有不少人能因此完整保留住膀胱,對提升病人生活品質具有非常重要的意義。 如果說治癒泌尿道腫瘤像在攀登一座崎嶇而蠻荒的山峰,免疫治療的出現就好像是有人將擋在路前的巨石推開,使我們能突破停滯不前的僵局,開始盡情向前大步探索。以前談到讓癌症變成慢性病,大家都覺得是不可能的事,現在我們似乎要開始改觀了!
說明1 這些因素,都是腎細胞癌的危險因子 * 吸菸(百分之二十五):尤其吸菸三十年以上、無使用濾嘴的人危險性更高。 *肥胖與高血壓(百分之十八):高BMI、高血壓的男性。 * 環境因素(百分之十五):接觸金屬舖、報紙印刷、焦炭供、乾洗、石化的工作者。 *放射物影響(百分之十):弱a顆粒輻射源。 *遺傳(百分之八)。 * 食品和藥物(百分之五):攝取高量乳製品、動物蛋白、脂肪,少蔬果的飲食。紅騰草、含非那西丁的食物。
說明2 出現這些症狀,要小心有可能是腎細胞癌!
*血尿: 通常是無痛、間歇發作,肉眼可見全程的血尿。發病越久,血尿的發作頻率也高。 腎癌出血多的時候,可能伴隨腎絞痛。血尿的血塊呈現條狀,不過血尿與腫瘤體積大小無關。 *腰痛: 多數是鈍痛,侷限在腰部,常因為腫塊增長、充脹到腎包膜引起。 血塊通過輸尿管時,也會引起腰痛。當腫瘤侵犯到周圍的臟器和腰肌時,疼痛會較重、且持續。 *腫塊: 約三分之一至四分之一的腎癌患者就診時,會發現腫大的腎臟。 由於腎臟位置較為隱蔽,腫瘤在達到相當大的體積以前,不容易發現,因此當醫師可以摸到腫塊時,通常已經是晚期。 *疼痛: 約有一半的人會產生,也是晚期的症狀。是腎包膜或腎盂被逐漸長大的腫瘤所牽扯,或因為腫瘤壓迫到腹部後壁的結締組織、肌肉、腰椎、腰神經,使得腰部有持久性的疼痛。 *其他全身表現: 不明原因的發燒、高血壓、貧血、精索靜脈曲張、鈣離子上升。
說明3 為何腎細胞癌晚期不使用放、化療? 這主要是因為化、放療對晚期腎細胞癌來說治療效果很有限。以化療來說,過去研究發現對病患存活期影響不大,且對亮細胞腎細胞癌(腎細胞癌中最常見的一種癌症種類)幾乎無效,病人還得承受如貧血、倦怠、噁心、嘔吐等難以耐受的副作用。因此大部分醫師幾乎都是在標靶治療失敗後,才會考慮用化療作為最後一線的救援療法。至於放療,因病患會有貧血、皮膚刺激、毛髮脫落或長期頭痛的副作用,大多數醫師也不建議使用。現主要是用來控制轉移到骨骼、脊椎、腦部所導致的疼痛症狀。
【註1】 因腫瘤太大,可能擴散轉移或侵犯到高危險區域,切除時很難清除乾淨,也有影響器官功能之虞。 【註2】 不過必須提醒,腎細胞癌的腫瘤體積與存活期不必然相關。 |