專家諮詢/高雄醫學大學附設中和紀念醫院血液腫瘤內科主任 蘇裕傑
文字整理/ 李佳欣
「有了免疫治療,頭頸癌的患者又多了一個治療選項。」
頭頸癌是指從口腔、鼻腔、咽喉等部位長出來的扁平細胞癌。
在全世界是排名第六或第七常見的癌症,每年約有五十至六十萬名的新增病人,且多半是晚期患者,罹癌人數仍在持續增加中。
在台灣,頭頸癌也可算是「國病」之一,每年約新增八千名的病患,發生率排名在第五位【註1】。其中,又因國人有吃檳榔的習慣,以口腔癌的患者比例最高,可在牙齦、舌頭、或上顎等位置看到十分明顯的腫瘤。
頭頸癌的治療過程對病患來說是條十分艱辛的路。因癌症位置長在頭頸部,從外觀上看起來格外明顯,很難靠衣物來遮蔽腫瘤與手術後的傷口。患者罹病後不僅要承受生理上的折磨,也經常得面對旁人異樣的眼光。
再加上頭頸癌通常是在五十多歲、正值生產力最高的時期發病,一旦患者病況影響工作,家中往往頓時失去經濟支柱,對患者與家庭都是很沈重的負擔,也連帶影響到病人的照顧品質。
台灣頭頸癌患者,高達六成會復發
從數據來看,台灣頭頸癌患者的死亡率也很高,在三十五個OECD國家中,死亡率高居第二。【註2】
其中很大一部分的原因在於,這些病患剛好也是社經地位較低的勞動階層,一來生活條件不佳,生活以外食為主、缺乏運動;二來也較缺乏健康意識,除了嚼檳榔,也常伴隨抽菸、喝酒等容易致癌的習慣。根據統計,頭頸癌病患在治療的三到五年後,有高達六成會在原處或局部區域復發,
更有將近三成是轉移或在其他器官又出現新的癌症。
目前,頭頸癌患者的治療方式,從使用比例來看,前三名依序是手術、化療、放療。一旦復發,醫師能採取的方式通常還是手術搭配輔助治療,或再次進行放療或化療。(參見說明1)
以看似治療成效最高的手術而言,病患只有約百分之二十二至三十九的比例可存活超過五年,其他人則平均存活約二十個月。如果使用放療跟化療的效果更低,能存活超過五年的,幾乎不到百分之五。(圖3-1)
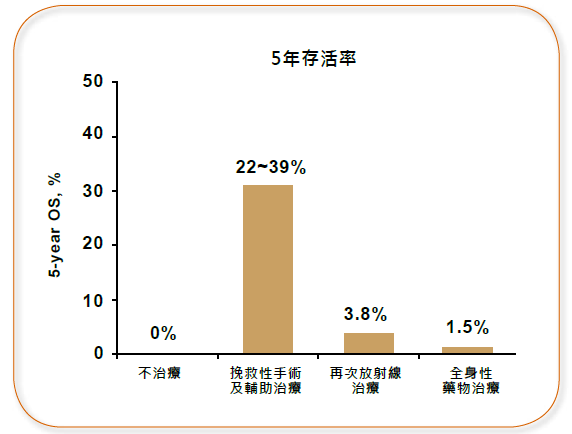
圖3-1 頭頸癌治療的五年存活率
至於化療合併標靶藥物,因為腫瘤細胞會對標靶藥產生抗藥性,根據過去的治療經驗,大約也只能延長病人三到六個月的壽命。
使用免疫治療,一年存活率可提高兩倍
免疫檢查點抑制劑解開了原本被腫瘤細胞抑制的免疫鎖鏈,讓身體的免疫細胞重新啟動,因此可應用在各種癌別的治療中,頭頸癌自然也不例外。
從近幾年的臨床試驗中可以看到,免疫治療顯著增加了頭頸癌患者的存活率。跟接受傳統標靶治療或化療的患者相比,一開始就使用抗PD-1(Nivolumab)藥物的病患,一年的存活率可達到將近百分之四十,幾乎是前者的兩倍。
而且進一步再追蹤長期的療效也發現,患者的存活期會有所謂的「長尾效應」【註3】。(圖3-2)這種趨勢在一些較早開始進行的研究中,甚至已經穩定維持到五年、七年以上,也因此被認為有治癒癌症的潛力。
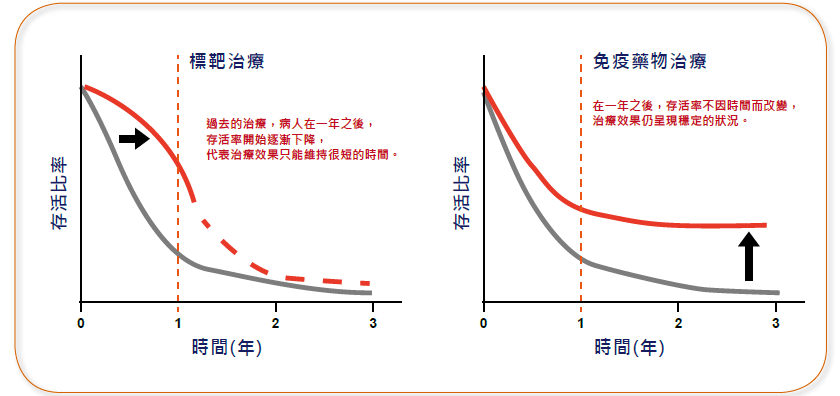
圖3-2 病患的存活率是癌症治療的最終目的。當病患存活率在一定時間之後不再有顯著的惡化,且時間維持得愈久,代表治癒的機會愈大。
當然,隨著社會觀念的改變,愈來愈多人也開始重視如何有意義的存活。
我們從臨床的試驗中也發現,接受免疫治療的頭頸癌病患,相較於傳統治療也能獲得較好的生活品質。包括維持比較好的社交關係、較少出現嘔吐、疲倦、腹瀉、體重減輕等情況,也較少出現嚴重的副作用。
唯一比較需要注意的是免疫治療可能引發包括皮膚、肺部、肝、腎臟等器官的免疫反應,這些症狀包括發炎、發燒、神經系統的障礙、或皮疹等。
這些症狀有時會跟其他疾病相似(可參見:【問答篇】PART5 免疫問答集),除了醫療團隊必須跨科合作照顧、持續追蹤病患治療後的狀況,病患也得提高警覺,一旦懷疑有免疫反應的症狀,就要立即回診就醫。
在這裡,跟大家分享一個頭頸癌患者的治療經歷。
我有一位五十四歲的病患,二○一二年診斷出局部晚期的下咽癌,因為無法手術,他先後接受了紫杉醇的化療、放射與標靶治療。一開始治療效果都不錯,腫瘤完全緩解,之後幾年他也規律地回診追蹤。但去年他又被診斷出食道部位的原發癌。
在經濟條件的允許下,這位病患決定嘗試抗PD-1 的免疫藥物治療。
經過兩次療程,病人肺部病灶幾乎完全消失了,喘、咳的症狀也有明顯改善。除了治療期間容易感到疲累,也幾乎沒有其他不適的症狀。不過,約半年左右的某天晚上,這位病患突然發燒、喘個不停,送到急診後發現,病人肺部下方有浸潤、肋膜積水,急診醫師一度懷疑是細菌性肺炎。
其實這就是很典型因免疫治療引發的免疫不良反應,如果用一般細菌感染所使用的抗生素是沒有效果的。因此,在得知病患的治療史之後,醫療團隊趕緊給予類固醇藥物的治療。
想不到這位病患出院後又因為類固醇藥物劑量調整太快,不到一週肺炎又復發。所幸病患都有按時回診,主動提及喘、咳與胸痛的症狀,才趕緊再收住院給予治療。病患一共住了將近四週才出院,但現在的情況都非常穩定了。
因此,我都會呼籲病患,定期回診追蹤並提高警覺是減少免疫副作用的關鍵。若有到不同科別、醫院就醫,或因不適回到急診,也都應該主動告知醫護人員曾經接受免疫治療。
事實上,一個專業的治癌團隊也應該要能提供多專科團隊的診療照顧模式,共同為病患擬訂出最適合的治療方案。病患在選擇治療團隊時,不妨也依此作參考的依據。
尤其頭頸癌因為發生位置上分布著豐富的血管及神經,關係著包括吞嚥、呼吸、講話、聽力等日常生活重要的功能,在治療過程中,容易引起一些無法避免的後遺症,像是外觀的改變、疼痛、出血、呼吸與吞嚥問題、聽力受損等。也因此,用心的治療團隊在治療前,也必須思考如何兼顧療效與後遺症的發生,讓患者有最佳的生活品質。
說明1
頭頸癌現有治療方式與侷限
◆ 手術:侵犯面積太大無法適用
適用對象僅限於病灶在局部、侵犯區域小、或未侵犯到高危險區的患者。
因腫瘤體積若太大或發生在高危險區域,如接近大血管,或是已經侵犯到鄰近重要內臟器官,如腦部,貿然手術可能影響到器官功能,甚至造成患者生命危險。而一些擴散、轉移類的腫瘤,也不容易透過手術切除乾淨。
◆ 放射線治療:只能就局部癌症侵犯做治療
因為放療為一種局部癌症治療,對於已經多處全身轉移的病患在接受時候會相當辛苦,且為了將放療的劑量控制在人體可承受的範圍中,實際治療時通常有極限劑量。
近年國內也引進新型的調控式放療設備,如「螺旋刀」。相較傳統的直線加速器,能使放療儀器以三百六十度的螺旋式角度進行定位,可更精準地照射到腫瘤組織,降低對正常組織的傷害範圍。利用這種方式,可增加放療的次數,也有機會對復發的位置再次進行照射。
◆ 化學治療:患者的身體負擔大
腫瘤侵犯位置太大或已有轉移的病患,唯一能使用的方式就是化療。原理是利用細胞毒殺藥物,如鉑金類紫杉醇藥物或是口服化學治療藥的藥物來抑制、毒殺快速增殖的癌細胞。
但化療的毒性大,也會傷害到身體正常的細胞組織。患者本身的體力或家庭資源是否足以支持病人承受後續而來的副作用,將會是醫師拿捏藥物劑量時很重要的考量,必須非常謹慎。
◆ 標靶治療:侷限特定腫瘤的基因表現
去年一月,健保署也通過頭頸癌標靶治療的給付,對於轉移或復發的頭頸癌病患,可與化療合併使用,使得頭頸癌復發病患又多了一項治療選擇。
【註1】唯一令人稍感欣慰的是,比起全世界大部分國家的頭頸癌被診斷時多半是晚期,台灣的早、晚期病患約各佔一半。這必須歸功於台灣在癌症篩檢工作的努力,自二○一○年全面對三十歲以上有嚼檳榔或吸菸的民眾、十八歲以上嚼檳榔(含已戒)的原住民,提供每兩年一次的免費口腔癌篩檢。
【註2】在三十五個OECD國家中,發生率前三高的國家分別是台灣、匈牙利、葡萄牙。死亡率前三名則為匈牙利、台灣、斯洛伐克共和國。
【註3】「長尾效應」指的是在統計圖上所呈現的一個趨勢。在研究某種治療的效果時,長尾延伸得愈長,代表療效愈穩定、維持得愈久。


